Fibrillazione atriale
La fibrillazione atriale rappresenta l’aritmia cardiaca più comune nella popolazione adulta, caratterizzata da un’attivazione elettrica caotica e disorganizzata degli atri. Questa condizione può compromettere significativamente la qualità della vita e aumentare il rischio di complicazioni gravi come l’ictus.
Comprendere i meccanismi, i sintomi e le strategie terapeutiche della fibrillazione atriale è fondamentale per una gestione efficace di questa patologia sempre più diffusa.
Che cos’è la fibrillazione atriale
La fibrillazione atriale è un’aritmia cardiaca caratterizzata da un’attivazione elettrica rapida, irregolare e disorganizzata degli atri, le camere superiori del cuore. In condizioni normali, l’impulso elettrico nasce dal nodo del seno atriale e si propaga in modo ordinato attraverso entrambi gli atri, determinando una contrazione coordinata ed efficace.
Nella fibrillazione atriale, invece, si verificano multiple onde di attivazione elettrica che si propagano in modo caotico attraverso il tessuto atriale. Questo fenomeno comporta:
- Perdita della contrazione atriale coordinata: gli atri “tremolano” invece di contrarsi efficacemente
- Frequenza atriale molto elevata: 400-600 battiti al minuto
- Risposta ventricolare irregolare: i ventricoli battono in modo irregolare, generalmente tra 100-180 battiti al minuto
- Compromissione del riempimento ventricolare: riduzione del 15-25% della gittata cardiaca
Classificazione della fibrillazione atriale
La fibrillazione atriale viene classificata in base alla durata e al pattern temporale:
Fibrillazione atriale parossistica:
- Episodi che si risolvono spontaneamente entro 48 ore
- Durata tipica: da minuti a giorni
- Può essere ricorrente con episodi ripetuti
Fibrillazione atriale persistente:
- Episodi che durano più di 7 giorni
- Richiede intervento medico o elettrico per terminare
- Include episodi tra 48 ore e 7 giorni se richiedono cardioversione
Fibrillazione atriale persistente di lunga durata:
- Episodi che durano più di 12 mesi
- Spesso associata a modificazioni strutturali significative degli atri
Fibrillazione atriale permanente:
- Aritmia accettata dal paziente e dal medico
- Non si tenta più il ripristino del ritmo sinusale
- Focus sulla gestione della frequenza cardiaca
Cause della fibrillazione atriale
Le cause della fibrillazione atriale sono molteplici e spesso coesistono nello stesso paziente:
Patologie cardiovascolari
- Ipertensione arteriosa: la causa più comune, presente in oltre il 70% dei pazienti
- Malattia coronarica: ischemia e infarto del miocardio
- Valvulopatie: soprattutto stenosi e insufficienza mitralica
- Cardiomiopatie: ipertrofica, dilatativa, restrittiva
- Cardiopatie congenite: difetti del setto atriale
- Pericarditi: infiammazione del pericardio
Patologie non cardiovascolari
- Ipertiroidismo: accelera il metabolismo cardiaco
- Diabete mellitus: attraverso alterazioni strutturali e metaboliche
- Apnee del sonno: ipossia intermittente e variazioni pressorie
- Obesità: attraverso modificazioni emodinamiche e strutturali
- Malattie polmonari croniche: BPCO, embolia polmonare
- Insufficienza renale: alterazioni elettrolitiche e volume
Fattori scatenanti acuti
- Stress emotivo o fisico intenso
- Interventi chirurgici, soprattutto cardiochirurgici
- Infezioni acute: polmoniti, sepsi
- Squilibri elettrolitici: ipopotassiemia, ipomagnesemia
- Abuso di alcol: “holiday heart syndrome”
- Consumo eccessivo di caffeina
- Farmaci: simpaticomimetici, teofillina
Fibrillazione atriale idiopatica
- Circa il 10-15% dei casi non ha una causa identificabile
- Più comune in pazienti giovani
- Spesso associata a predisposizione genetica
- Generalmente ha prognosi migliore
Sintomi della fibrillazione atriale
I sintomi della fibrillazione atriale variano notevolmente tra i pazienti e dipendono da fattori come la frequenza cardiaca, la durata dell’aritmia e la presenza di patologie cardiache sottostanti:
Sintomi più comuni
- Palpitazioni: percezione di battito cardiaco irregolare, accelerato o “saltellante”
- Dispnea: difficoltà respiratoria, inizialmente da sforzo poi anche a riposo
- Affaticamento: stanchezza sproporzionata all’attività svolta
- Debolezza generale: sensazione di mancanza di energie
- Vertigini: instabilità o sensazione di testa vuota
- Dolore toracico: fastidio o oppressione al petto
Sintomi meno comuni
- Sincope: perdita di coscienza transitoria
- Sudorazione: specialmente durante gli episodi
- Ansia: sensazione di inquietudine o panico
- Poliuria: aumento della produzione di urina durante gli episodi
- Disturbi del sonno: difficoltà ad addormentarsi o risvegli notturni
Fibrillazione atriale asintomatica
Circa il 20-30% dei pazienti con fibrillazione atriale è completamente asintomatico:
- L’aritmia viene scoperta casualmente durante controlli di routine
- Rappresenta un problema diagnostico significativo
- Il rischio di complicazioni è simile alle forme sintomatiche
- Sottolinea l’importanza dello screening in popolazioni a rischio
Variabilità dei sintomi
- Fibrillazione parossistica: sintomi più intensi durante gli episodi
- Fibrillazione persistente: sintomi spesso meno evidenti per adattamento
- Prima diagnosi: sintomi generalmente più marcati
- Episodi ricorrenti: possibile attenuazione della sintomatologia
Cosa si rischia con la fibrillazione atriale
La fibrillazione atriale comporta diversi rischi per la salute, alcuni dei quali potenzialmente gravi:
Rischio tromboembolico
È la complicazione più temibile della fibrillazione atriale:
- Formazione di trombi: la perdita della contrazione atriale favorisce la stasi del sangue
- Ictus ischemico: rischio aumentato di 5 volte rispetto alla popolazione normale
- Embolia sistemica: coaguli che raggiungono altri organi
- Fattori di rischio: età >65 anni, diabete, ipertensione, scompenso cardiaco, pregresso ictus
Scompenso cardiaco
- Riduzione della gittata cardiaca: perdita del contributo atriale
- Frequenza cardiaca elevata: ridotto tempo di riempimento ventricolare
- Peggioramento di scompenso preesistente
- Sviluppo di nuovo scompenso: in cuori precedentemente normali
Cardiomiopatia da tachicardia
- Frequenza cardiaca cronicamente elevata: >100-120 bpm per settimane/mesi
- Disfunzione ventricolare: spesso reversibile con controllo della frequenza
- Dilatazione cardiaca: modificazioni strutturali progressive
Qualità della vita
- Limitazione delle attività quotidiane
- Ansia e depressione: correlate all’imprevedibilità degli episodi
- Disturbi del sonno
- Ridotta capacità lavorativa
- Isolamento sociale
Mortalità
- Aumento del rischio di morte: 1,5-2 volte rispetto alla popolazione normale
- Cause: principalmente ictus e scompenso cardiaco
- Morte improvvisa: rischio leggermente aumentato
Quanti anni si vive con fibrillazione atriale
La prognosi della fibrillazione atriale varia significativamente in base a diversi fattori:
Fattori prognostici
Età:
- Pazienti <65 anni: prognosi generalmente buona
- Pazienti >75 anni: maggior rischio di complicazioni
Patologie associate:
- Cuore strutturalmente normale: prognosi eccellente
- Presenza di cardiopatie: prognosi più riservata
- Scompenso cardiaco: fattore prognostico negativo
Controllo dell’aritmia:
- Mantenimento del ritmo sinusale: migliore qualità della vita
- Controllo della frequenza: prognosi simile se ben gestita
Dati di sopravvivenza
- Pazienti giovani senza cardiopatie: aspettativa di vita normale
- Popolazione generale con FA: riduzione dell’aspettativa di vita di 1-2 anni
- Pazienti con multiple comorbidità: prognosi più compromessa
- Terapia anticoagulante appropriata: riduzione significativa del rischio di ictus
Fattori migliorativi della prognosi
- Diagnosi precoce: permette interventi tempestivi
- Terapia anticoagulante: quando indicata
- Controllo dei fattori di rischio: ipertensione, diabete
- Stile di vita sano: peso corporeo, attività fisica, astensione da alcol
- Aderenza terapeutica: fondamentale per l’efficacia
Cosa fare se si ha la fibrillazione atriale
La gestione della fibrillazione atriale richiede un approccio multidisciplinare e personalizzato:
Valutazione iniziale
Conferma diagnostica:
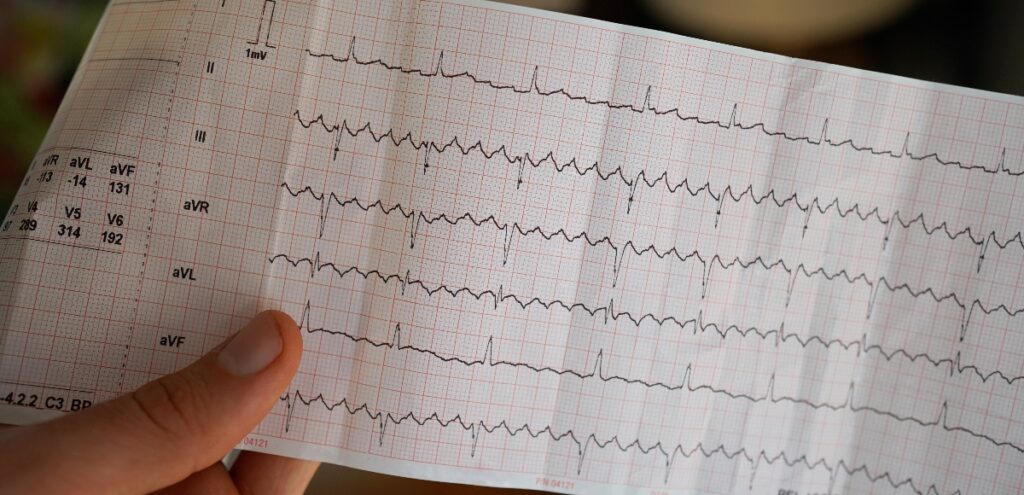
- Elettrocardiogramma: per documentare l’aritmia
- Holter ECG: per episodi parossistici
- Ecocardiogramma: valutazione strutturale del cuore
- Esami di laboratorio: funzione tiroidea, elettroliti
Stratificazione del rischio:
- Score CHA2DS2-VASc: per il rischio tromboembolico
- Valutazione del rischio emorragico
- Identificazione di fattori scatenanti
Strategie terapeutiche
Controllo della frequenza cardiaca:
- Beta-bloccanti: metoprololo, bisoprololo
- Calcio-antagonisti: verapamil, diltiazem
- Digossina: in casi selezionati
- Obiettivo: frequenza a riposo <110 bpm
Controllo del ritmo:
- Cardioversione elettrica: ripristino acuto del ritmo sinusale
- Farmaci antiaritmici: flecainide, propafenone, amiodarone
- Ablazione transcatetere: per casi selezionati
- Indicazioni: sintomi significativi, giovane età, primo episodio
Prevenzione tromboembolica
Anticoagulanti orali:
- Warfarin: INR target 2-3
- DOAC (anticoagulanti diretti): rivaroxaban, apixaban, dabigatran, edoxaban
- Indicazioni: score CHA2DS2-VASc ≥2 (uomini) o ≥3 (donne)
Controindicazioni alla terapia anticoagulante:
- Chiusura dell’auricola sinistra: procedura percutanea
- Valutazione individualizzata del rapporto rischio/beneficio
Gestione dei fattori di rischio
- Controllo pressorio: target <140/90 mmHg
- Controllo glicemico: emoglobina glicata <7%
- Perdita di peso: se BMI >25
- Attività fisica regolare: moderata e costante
- Riduzione/eliminazione dell’alcol
- Trattamento delle apnee del sonno
Cosa non fare con la fibrillazione atriale
- Non interrompere la terapia anticoagulante senza consulto medico
- Evitare l’abuso di alcol: può scatenare episodi
- Non assumere farmaci che possono prolungare il QT
- Evitare sforzi fisici estremi non gradualizzati
- Non ignorare sintomi nuovi o peggioramento di quelli esistenti
Monitoraggio e follow-up
Controlli periodici:
- Valutazione clinica ogni 3-6 mesi
- ECG e ecocardiogramma annuali
- Monitoraggio della terapia anticoagulante
- Holter ECG se sintomi suggestivi
Educazione del paziente:
- Riconoscimento dei sintomi
- Importanza dell’aderenza terapeutica
- Quando contattare il medico
- Stile di vita appropriato
Quando rivolgersi al pronto soccorso
- Perdita di coscienza
- Dolore toracico intenso
- Difficoltà respiratoria grave
- Frequenza cardiaca >150 bpm persistente
- Segni neurologici: debolezza, difficoltà di linguaggio, alterazioni visive
La fibrillazione atriale, pur essendo una condizione cronica, può essere gestita efficacemente con un approccio terapeutico appropriato. La chiave del successo risiede nella diagnosi tempestiva, nella stratificazione accurata del rischio e nell’aderenza a un piano terapeutico personalizzato che comprenda sia il controllo dell’aritmia che la prevenzione delle complicazioni.