Le ragadi anali
Le ragadi anali sono piccole ferite o lacerazioni che si formano nella mucosa del canale anale, causando dolore intenso e sanguinamento durante la defecazione. Si tratta di una condizione molto comune che può colpire persone di tutte le età, dalle forme acute che guariscono spontaneamente a quelle croniche che richiedono trattamento medico specialistico.
Questa problematica, spesso sottovalutata per imbarazzo o pudore, può influenzare significativamente la qualità della vita di chi ne soffre. Comprendere le cause, riconoscere i sintomi e conoscere le opzioni terapeutiche disponibili è fondamentale per una gestione efficace delle ragadi anali.
Cos’è una ragade anale
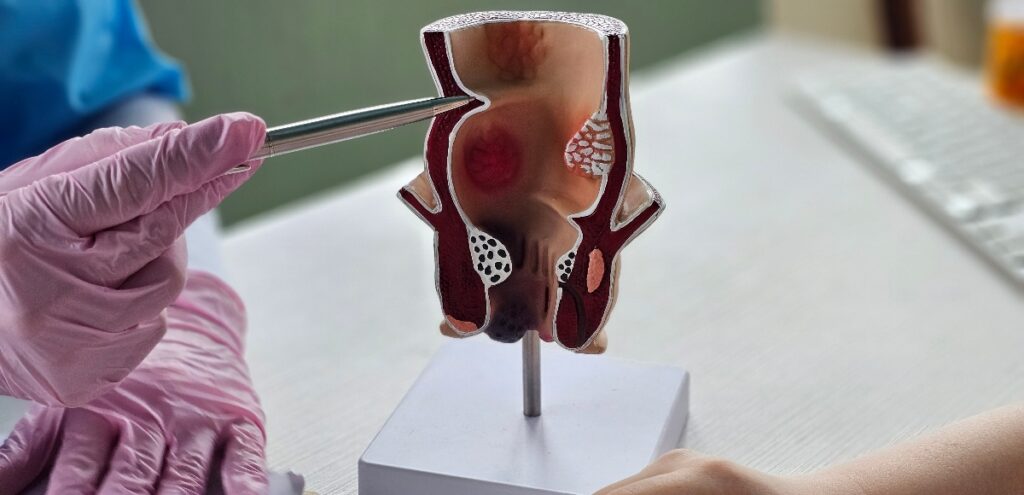
Una ragade anale è una piccola lacerazione longitudinale della mucosa che riveste il canale anale, solitamente localizzata nella parte più esterna dell’ano. Queste lesioni si estendono dalla linea pettinata fino al margine anale e hanno tipicamente una forma ellittica o lineare.
La maggior parte delle ragadi anali si localizza sulla linea mediana posteriore (verso il coccige) in circa il 90% dei casi, mentre circa il 10% si trova sulla linea mediana anteriore. Ragadi localizzate lateralmente sono meno comuni e possono suggerire la presenza di patologie sottostanti come malattie infiammatorie intestinali o infezioni.
Le ragadi possono essere classificate in acute e croniche. Le ragadi acute sono lesioni superficiali di recente insorgenza, con margini netti e fondo pulito, che tendono a guarire spontaneamente in poche settimane. Le ragadi croniche, presenti da oltre 8-12 settimane, presentano margini ispessiti e fibrotici, spesso accompagnate da una papilla ipertrofica interna (sentinella) e una plica cutanea esterna.
Il canale anale è una zona anatomicamente complessa, riccamente innervata e vascolarizzata, il che spiega l’intensità del dolore associato alle ragadi. La mucosa anale è particolarmente delicata e soggetta a traumi meccanici durante la defecazione.
Cause delle ragadi anali
Il trauma meccanico rappresenta la causa principale delle ragadi anali. Il passaggio di feci dure e voluminose può causare uno stiramento eccessivo della mucosa anale, provocando la lacerazione. La stitichezza cronica è quindi uno dei principali fattori predisponenti, creando un circolo vizioso: le feci dure causano la ragade, il dolore porta a trattenere la defecazione, peggiorando la stipsi.
L’ipertono dello sfintere anale interno gioca un ruolo chiave nella patogenesi delle ragadi croniche. L’aumento della pressione sfinterica riduce il flusso sanguigno nella regione anale posteriore, compromettendo la guarigione delle lesioni acute e favorendo la cronicizzazione.
Paradossalmente, anche la diarrea può causare ragadi anali. Le scariche frequenti e l’irritazione chimica delle feci liquide possono danneggiare la mucosa anale, specialmente se associate a sforzi evacuatori ripetuti.
Durante il parto vaginale, il trauma del canale del parto può estendersi fino alla regione perianale, causando ragadi anteriori nelle donne. Questo tipo di lesione è più comune nei parti difficili o con episiotomia.
Alcune condizioni patologiche predispongono alla formazione di ragadi anali. Le malattie infiammatorie croniche intestinali come il morbo crohn e la colite ulcerosa possono causare ragadi atipiche, spesso multiple o localizzate lateralmente.
Infezioni come herpes simplex, sifilide, HIV, tubercolosi e alcune infezioni fungine possono presentarsi con ulcerazioni anali simili alle ragadi. In questi casi, la diagnosi differenziale è fondamentale per un trattamento appropriato.
Altri fattori di rischio includono l’età avanzata, che comporta una riduzione dell’elasticità tissutale, e alcune abitudini sessuali che possono traumatizzare la regione anale.
Sintomi caratteristici
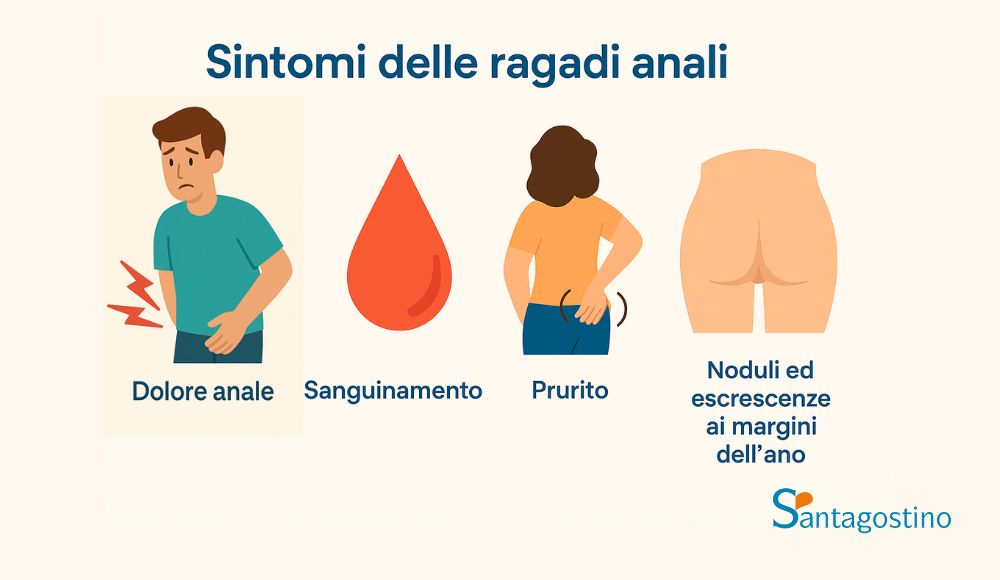
Il dolore rappresenta il sintomo più caratteristico e invalidante delle ragadi anali. Si tratta di un dolore acuto e tagliente che insorge durante la defecazione, spesso descritto come “una lama di rasoio” o “vetri rotti”. Il dolore può persistere per ore dopo l’evacuazione, rendendo difficile sedersi o camminare normalmente.
Il sanguinamento è il secondo sintomo più comune, caratterizzato dalla presenza di sangue rosso vivo sulla carta igienica o che gocciola nel water. Il sanguinamento è solitamente modesto, ma la sua presenza spaventa spesso il paziente. È importante distinguere il sanguinamento delle ragadi da quello di altre patologie anali come emorroidi o tumori.
Molti pazienti sviluppano una vera e propria fobia della defecazione a causa del dolore intenso. Questa condizione porta a trattenere volontariamente le feci, peggiorando la stipsi e creando un circolo vizioso che perpetua e aggrava la ragade.
Lo spasmo dello sfintere anale è una conseguenza riflessa del dolore e contribuisce alla cronicizzazione della lesione. Il paziente può avvertire una sensazione di tensione o pressione nella regione anale, che persiste anche tra una defecazione e l’altra.
Il prurito anale può essere presente, specialmente nelle ragadi croniche, a causa delle secrezioni e dell’irritazione locale. Questo sintomo può portare a grattamento, peggiorando ulteriormente la lesione.
Nelle ragadi croniche, il paziente può palpare piccoli noduli o escrescenze ai margini dell’ano, corrispondenti alle papille sentinella o alle pliche cutanee fibrotiche che si formano come conseguenza dell’infiammazione cronica.
Diagnosi delle ragadi anali
La diagnosi di ragade anale si basa principalmente sull’anamnesi e sull’esame obiettivo. La descrizione del dolore caratteristico durante e dopo la defecazione, associato a sanguinamento anale, è già molto suggestiva.
L’esame visivo della regione perianale, eseguito con delicatezza per non causare ulteriore dolore, permette di identificare la lesione. Il paziente viene fatto sdraiare in posizione laterale o prona, e si procede a un’ispezione accurata divaricando delicatemente le pliche anali.
Una ragade acuta appare come una fessura lineare a margini netti, con fondo rosso e pulito. Le ragadi croniche presentano margini ispessiti e biancastri, fondo grigiastro con possibili aree di fibrina, e spesso sono associate a una papilla ipertrofica all’interno del canale anale e a una plica cutanea (skin tag) all’esterno.
L’esplorazione rettale digitale è generalmente molto dolorosa e spesso impossibile da eseguire nelle fasi acute. Può essere rimandata a quando il dolore si sarà attenuato con il trattamento iniziale.
La rettoscopia o la colonscopia non sono routinariamente necessarie per la diagnosi di ragade anale, ma possono essere indicate in casi selezionati per escludere patologie associate, specialmente quando si sospettano malattie infiammatorie intestinali.
La diagnosi differenziale deve escludere altre condizioni che possono presentarsi con sintomi simili, come emorroidi interne prolassate e sanguinanti, ascessi anali, carcinoma anale, infezioni specifiche e manifestazioni anali di malattie sistemiche.
Trattamento conservativo
Il trattamento delle ragadi anali inizia sempre con misure conservative, che risultano efficaci nella maggior parte dei casi di ragadi acute e in una percentuale significativa di quelle croniche.
La correzione della stipsi rappresenta il primo e più importante intervento terapeutico. È essenziale aumentare l’apporto di fibre nella dieta attraverso il consumo di frutta, verdura, cereali integrali e legumi, raggiungendo un apporto quotidiano di 25-30 grammi di fibre. L’integrazione con fibre solubili come lo psyllium può essere utile.
L’idratazione adeguata è fondamentale: si raccomanda di bere almeno 1,5-2 litri di acqua al giorno per mantenere le feci morbide. L’attività fisica regolare stimola la motilità intestinale e facilita l’evacuazione.
I bagni di sede con acqua tiepida (sitz bath) rappresentano un trattamento topico molto efficace. Si consiglia di immergere la regione anale in acqua tiepida per 10-15 minuti, 2-3 volte al giorno e sempre dopo ogni defecazione. Questo trattamento riduce lo spasmo sfinterico, migliora la vascolarizzazione locale e favorisce la guarigione.
L’igiene anale deve essere delicata ma accurata. Dopo la defecazione, è preferibile detergere con acqua tiepida piuttosto che con carta igienica, che può essere traumatica. L’uso di salviettine umidificate senza alcol o profumi può essere d’aiuto.
Gli emollienti delle feci come docusato sodico o lattulosio possono essere utilizzati per ridurre la consistenza delle feci e facilitare l’evacuazione senza traumi.
I farmaci antidolorifici per via orale, come paracetamolo o antinfiammatori non steroidei, possono essere utilizzati per il controllo del dolore, specialmente nelle fasi acute.
Terapie topiche specifiche
Le terapie topiche rappresentano un’opzione importante nel trattamento delle ragadi anali, specialmente per quelle croniche che non rispondono alle sole misure conservative.
Gli anestetici locali come lidocaina gel al 2% possono fornire sollievo temporaneo dal dolore. L’applicazione deve essere effettuata prima e dopo la defecazione, ma l’uso prolungato deve essere evitato per il rischio di sensibilizzazione.
I calcio-antagonisti topici, come nifedipina gel al 0,2-0,3%, rappresentano una delle terapie di prima linea per le ragadi croniche. Questi farmaci riducono l’ipertono dello sfintere anale interno, migliorano la vascolarizzazione locale e favoriscono la guarigione. Il trattamento deve essere continuato per 6-8 settimane.
La nitroglicerina pomata allo 0,2-0,4% ha un meccanismo d’azione simile ai calcio-antagonisti ma può causare cefalea come effetto collaterale principale. La cefalea si presenta in circa il 30-50% dei pazienti e può limitare la compliance al trattamento.
I corticosteroidi topici possono essere utilizzati per brevi periodi nelle ragadi associate a dermatiti o infiammazione perianale, ma non devono essere usati a lungo termine per il rischio di atrofia cutanea.
Le preparazioni a base di diltiazem gel rappresentano un’alternativa efficace con minori effetti collaterali rispetto alla nitroglicerina.
Trattamenti invasivi
Quando il trattamento conservativo e le terapie topiche non risultano efficaci dopo 8-12 settimane, si può considerare il ricorso a trattamenti più invasivi.
Le infiltrazioni di tossina botulinica rappresentano un’opzione minimamente invasiva molto efficace. La tossina viene iniettata nello sfintere anale interno per ridurre lo spasmo muscolare e favorire la guarigione. L’effetto dura alcuni mesi e può essere ripetuto se necessario. Il tasso di successo è elevato, con minimo rischio di incontinenza.
La dilatazione anale controllata può essere eseguita in anestesia locale o sedazione. Consiste nella dilatazione graduale dello sfintere anale per ridurre l’ipertono. Tuttavia, questa procedura comporta un rischio di incontinenza e attualmente è meno utilizzata.
La sfinterotomia laterale interna rappresenta il gold standard chirurgico per le ragadi anali croniche refrattarie. L’intervento consiste nella sezione parziale dello sfintere anale interno per ridurre la pressione anale. Può essere eseguita a cielo aperto o con tecnica chiusa, in day hospital sotto anestesia locale o spinale.
Il tasso di guarigione della sfinterotomia è molto elevato (superiore al 95%), ma esiste un rischio di incontinenza fecale che varia dall’1% al 5% dei casi. Per questo motivo, la procedura deve essere riservata ai casi refrattari e eseguita da chirurghi esperti.
Tecniche chirurgiche alternative includono l’anoplastica per le ragadi associate a stenosi anali e la fissurectomia con ricostruzione per ragadi croniche molto fibrotiche.
Prevenzione delle ragadi anali
La prevenzione delle ragadi anali si basa principalmente sulla correzione dei fattori di rischio e sull’adozione di stili di vita appropriati.
Il mantenimento di una funzione intestinale regolare è fondamentale. Una dieta ricca di fibre, un’adeguata idratazione e l’attività fisica regolare prevengono la stipsi, che rappresenta il principale fattore di rischio per le ragadi anali.
È importante non trattenere lo stimolo alla defecazione e dedicare il tempo necessario all’evacuazione senza forzature eccessive. La posizione corretta durante la defecazione, con i piedi appoggiati su un piccolo sgabello per favorire la posizione accovacciata, può facilitare l’evacuazione.
L’igiene anale deve essere accurata ma delicata, evitando l’uso di saponi aggressivi o carta igienica ruvida. L’uso di detergenti neutri e acqua tiepida è preferibile.
Per le donne, è importante prestare attenzione durante il parto e nel periodo post-partum, mantenendo le feci morbide e evitando la stipsi che può essere frequente in questo periodo.
Le persone con patologie predisponenti, come malattie infiammatorie intestinali, devono mantenere un controllo ottimale della malattia di base e essere monitorate regolarmente per la comparsa di complicanze anali.





