
Il dolore lombare, quali cause e che soluzioni
Il dolore lombare rappresenta una delle cause più frequenti di consulto medico e una delle principali ragioni di assenza dal lavoro. Questa condizione, che colpisce la parte bassa della schiena, può manifestarsi in forme acute o croniche, influenzando significativamente la qualità della vita di chi ne soffre.
La lombalgia, termine medico che indica il dolore nella regione lombare, può avere origini diverse e richiedere approcci terapeutici differenziati. Comprendere le cause, riconoscere i sintomi e conoscere le opzioni di trattamento disponibili è fondamentale per gestire efficacemente questa problematica così diffusa.
Anatomia della colonna lombare
La colonna lombare è costituita da cinque vertebre (L1-L5) che formano la parte inferiore della colonna vertebrale. Questa regione sostiene gran parte del peso corporeo e permette i movimenti di flessione, estensione e rotazione del tronco.
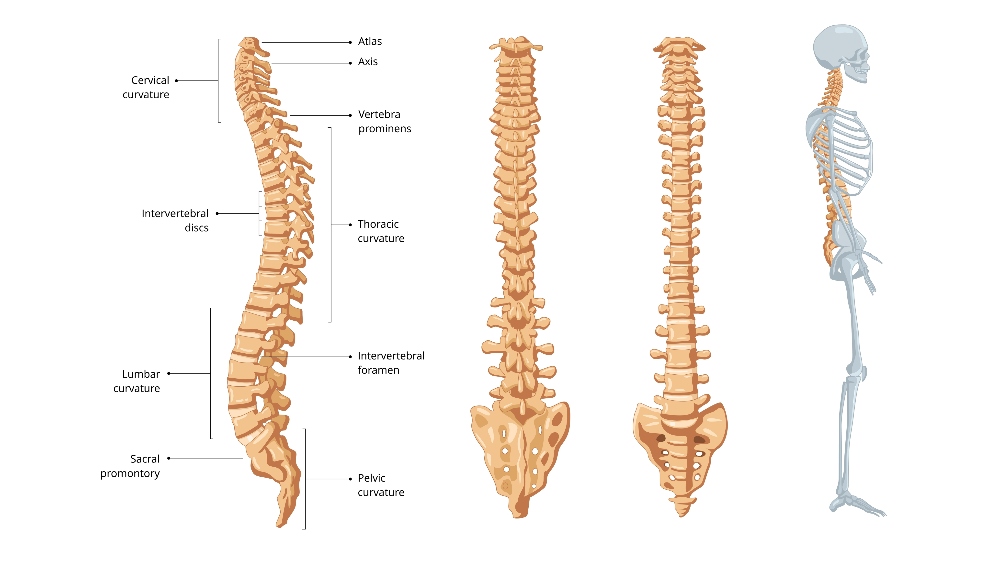
Ogni vertebra lombare è separata dalla successiva da un disco intervertebrale, una struttura fibrocartilaginea che funge da ammortizzatore e permette la mobilità vertebrale. I dischi sono composti da un nucleo polposo centrale, ricco di acqua, e da un anulus fibroso esterno più resistente.
La stabilità della colonna lombare è garantita da un complesso sistema di legamenti che collegano le vertebre tra loro e da potenti gruppi muscolari. I muscoli paravertebrali, il muscolo psoas, i muscoli addominali e quelli del pavimento pelvico lavorano insieme per mantenere la postura eretta e permettere i movimenti del tronco.
Il midollo spinale termina a livello della seconda vertebra lombare, mentre le radici nervose continuano il loro percorso formando la cosiddetta “cauda equina”. Queste radici nervose fuoriescono dai forami intervertebrali per innervare gli arti inferiori.
Tipologie di dolore lombare
Il dolore lombare può essere classificato in base a diversi criteri. Dal punto di vista temporale, si distingue tra dolore acuto, che dura meno di sei settimane, subacuto, che persiste tra le sei e le dodici settimane, e cronico, che si protrae oltre i tre mesi.
Dal punto di vista clinico, il dolore lombare può essere meccanico o infiammatorio. Il dolore meccanico è il più comune e peggiora con il movimento e il carico, migliorando con il riposo. È tipicamente causato da problemi muscolari, legamentosi o articolari.
Il dolore infiammatorio è meno frequente ma più insidioso: migliora con il movimento e peggiora durante il riposo notturno. Spesso è associato a patologie sistemiche come le spondiloartriti.
Un’altra distinzione importante riguarda la presenza o assenza di irradiazione. Il dolore lombare può rimanere localizzato nella regione lombare (lombalgia pura) oppure irradiarsi lungo il territorio di distribuzione delle radici nervose, causando sciatalgia o cruralgia.
La lombalgia specifica è quella in cui è possibile identificare una causa anatomica precisa, mentre quella aspecifica, che rappresenta circa l’85% dei casi, non ha una causa chiaramente identificabile.
Cause principali del dolore lombare
Le tensioni muscolari rappresentano la causa più frequente di dolore lombare acuto. Possono derivare da sforzi eccessivi, movimenti bruschi, posture scorrette prolungate o stress fisico. I muscoli paravertebrali, il grande dorsale e il quadrato dei lombi sono spesso coinvolti.
L’ernia del disco è una delle cause più note di dolore lombare con irradiazione. Si verifica quando il nucleo polposo fuoriesce attraverso una lesione dell’anulus fibroso, comprimendo le radici nervose adiacenti. È più comune tra i 30 e i 50 anni e spesso si manifesta dopo uno sforzo o un movimento in flessione.
L’artrosi vertebrale è una causa frequente di dolore lombare cronico, specialmente negli anziani. Il processo degenerativo coinvolge le faccette articolari e può causare restringimento del canale vertebrale. Il dolore è tipicamente meccanico e può peggiorare al mattino dopo il risveglio.
La stenosi spinale lombare è caratterizzata dal restringimento del canale vertebrale, spesso dovuto a artrosi, ispessimento dei legamenti o protrusioni discali multiple. Causa il tipico dolore da claudicatio neurogena, che compare camminando e migliora flettendo il tronco in avanti.
Le cause sistemiche, sebbene meno frequenti, includono infezioni vertebrali, tumori primari o metastatici, malattie infiammatorie come la spondilite anchilosante, osteoporosi con fratture da compressione e patologie degli organi interni che possono causare dolore riferito.
Fattori di rischio
L’età rappresenta un fattore di rischio importante: la degenerazione discale e l’artrosi vertebrale aumentano progressivamente dopo i 30 anni. Tuttavia, il dolore lombare può manifestarsi a qualsiasi età, anche nei giovani.
I fattori occupazionali giocano un ruolo significativo. Lavori che richiedono sollevamento di pesi, posture prolungate in flessione, vibrazioni continue (come guidare mezzi pesanti) o posizioni sedentarie prolungate aumentano il rischio di sviluppare lombalgia.
Lo stile di vita sedentario contribuisce al decondizionamento fisico e alla perdita di forza muscolare, aumentando il rischio di infortuni. Al contrario, un’attività fisica eccessiva senza adeguata preparazione può causare sovraccarichi e lesioni acute.
Sovrappeso e obesita aumentano il carico meccanico sulla colonna lombare e favoriscono l’insorgenza di dolore. Il grasso addominale sposta il baricentro in avanti, aumentando la lordosi lombare e il carico sui dischi intervertebrali.
Fattori psicosociali come stress, ansia, depressione e insoddisfazione lavorativa sono associati a un maggior rischio di sviluppare dolore lombare cronico. Il distress psicologico può influenzare la percezione del dolore e ritardare la guarigione.
Il fumo di sigaretta compromette la vascolarizzazione discale e rallenta i processi di guarigione, aumentando il rischio di degenerazione precoce e ritardando il recupero dopo episodi acuti.
Sintomi di allarme
La maggior parte degli episodi di dolore lombare è benigna e si risolve spontaneamente. Tuttavia, esistono sintomi di allarme (red flags) che richiedono una valutazione medica urgente poiché possono indicare patologie gravi.
La presenza di deficit neurologici progressivi, come perdita di forza muscolare negli arti inferiori, perdita di sensibilità o riflessi aboliti, può indicare compressione radicolare severa o sindrome della cauda equina.
La sindrome della cauda equina è un’emergenza neurologica caratterizzata da perdita del controllo sfinterico (incontinenza urinaria e/o fecale), anestesia a sella (perdita di sensibilità nella regione perineale), deficit motorio bilaterale e ritenzione urinaria acuta.
Febbre associata al dolore lombare può indicare un’infezione vertebrale (spondilodiscite), specialmente se accompagnata da malessere generale e aumento degli indici infiammatori. Questa condizione richiede un trattamento antibiotico tempestivo.
Il dolore notturno che non migliora con il riposo, la perdita di peso inspiegabile e una storia di neoplasia possono suggerire la presenza di metastasi vertebrali o tumori primari del rachide.
Il dolore lombare che insorge dopo un trauma significativo in un soggetto giovane o dopo traumi minori in anziani con osteoporosi deve far sospettare fratture vertebrali.
Diagnosi del dolore lombare
La valutazione del dolore lombare inizia con un’anamnesi accurata che indaga l’esordio, le caratteristiche del dolore, i fattori scatenanti e di sollievo, i sintomi associati e la presenza di red flags.
L’esame fisico include l’ispezione della postura e della deambulazione, la palpazione per identificare punti dolenti, la valutazione della mobilità vertebrale e test neurologici per verificare forza, sensibilità e riflessi.
Test specifici come il test di Lasègue (sollevamento della gamba tesa) possono suggerire irritazione delle radici nervose, mentre test di provocazione delle faccette articolari aiutano a identificare l’artrosi vertebrale.
Gli esami di imaging non sono routinariamente necessari nel dolore lombare acuto aspecifico. La risonanza magnetica è indicata in presenza di red flags, deficit neurologici o mancato miglioramento dopo 6-8 settimane di trattamento conservativo.
La radiografia può essere utile per escludere fratture dopo traumi o per valutare alterazioni strutturali negli anziani. La TC è riservata a casi specifici quando la RM è controindicata o per valutare meglio le strutture ossee.
Gli esami del sangue (VES, PCR, emocromo) sono indicati solo in presenza di sospetta infezione o patologie sistemiche.
Trattamento conservativo
Il trattamento del dolore lombare acuto si basa principalmente su terapie conservative che hanno dimostrato efficacia nel ridurre il dolore e accelerare il recupero.
I farmaci antinfiammatori non steroidei (FANS) rappresentano la prima linea di trattamento per il controllo del dolore e dell’infiammazione. Ibuprofene, diclofenac e naprossene sono efficaci nel dolore acuto, ma devono essere utilizzati alla dose minima efficace e per il periodo più breve possibile.
Il paracetamolo, sebbene meno efficace dei FANS nell’infiammazione acuta, rappresenta un’alternativa sicura, specialmente nei pazienti con controindicazioni ai FANS o per uso prolungato.
I miorilassanti come la tiocolchicoside o il tiazinidico possono essere utili nei primi giorni in presenza di marcata contrattura muscolare, ma il loro uso deve essere limitato nel tempo.
La terapia del calore (termofori, bagni caldi) può alleviare il dolore muscolare, mentre l’applicazione di ghiaccio è più indicata nelle prime 24-48 ore dopo un trauma acuto.
Il riposo a letto prolungato è sconsigliato: è preferibile mantenere un livello di attività compatibile con il dolore. La mobilizzazione precoce accelera il recupero e previene il decondizionamento fisico.
La fisioterapia rappresenta un pilastro del trattamento, specialmente nel dolore subacuto e cronico. Include tecniche manuali, esercizi di rinforzo, stretching e programmi di ricondizionamento fisico.
Terapie complementari
L’agopuntura ha mostrato efficacia nel trattamento del dolore lombare cronico secondo diverse revisioni sistematiche. Può essere considerata come terapia complementare nei pazienti che non rispondono ai trattamenti convenzionali.
Le manipolazioni vertebrali, eseguite da professionisti qualificati, possono essere utili nel dolore lombare acuto aspecifico, ma devono essere evitate in presenza di red flags o patologie specifiche.
Il massaggio terapeutico può fornire sollievo temporaneo dal dolore e dalla tensione muscolare, specialmente quando associato ad altre terapie conservative.
Le tecniche di rilassamento, mindfulness e terapia cognitivo-comportamentale sono utili nel dolore cronico per gestire l’aspetto psicologico e migliorare la qualità della vita.
Quando consultare uno specialista
È consigliabile consultare un medico quando il dolore lombare persiste oltre le 6 settimane nonostante il trattamento conservativo, o quando si presentano episodi ricorrenti che interferiscono con le attività quotidiane.
La presenza di sintomi neurologici come debolezza muscolare, perdita di sensibilità o alterazioni dei riflessi richiede una valutazione specialistica urgente per escludere compressioni nervose significative.
L’ortopedico è lo specialista di riferimento per patologie degenerative, traumatiche e per valutare indicazioni chirurgiche. Il neurochirurgo è consultato per patologie che coinvolgono il sistema nervoso come ernie discali con compromissione radicolare.
Il fisiatra si occupa della riabilitazione e del trattamento conservativo del dolore lombare, coordinando i programmi di fisioterapia e prescrivendo terapie infiltrative quando indicate.
In casi selezionati, l’anestesista specializzato in terapia del dolore può eseguire procedure interventistiche come infiltrazioni epidurali o blocchi delle faccette articolari.
Prevenzione del dolore lombare
La prevenzione primaria si basa sull’adozione di stili di vita e comportamenti che riducano il rischio di sviluppare dolore lombare.
L’attività fisica regolare è fondamentale per mantenere la forza muscolare, la flessibilità e la salute discale. Sono raccomandate attività aerobiche come camminata, nuoto e ciclismo, associate a esercizi di rinforzo del core e stretching.
L’ergonomia sul posto di lavoro è cruciale: utilizzare sedie ergonomiche, mantenere i piedi appoggiati a terra, posizionare il monitor all’altezza degli occhi e fare pause regolari per cambiare posizione.
Le tecniche corrette di sollevamento prevedono di piegare le ginocchia mantenendo la schiena dritta, tenere il carico vicino al corpo e evitare movimenti di torsione mentre si solleva un peso.
Il controllo del peso corporeo riduce il carico meccanico sulla colonna vertebrale. Una dieta equilibrata e l’esercizio fisico regolare sono essenziali per mantenere un peso sano.
La gestione dello stress attraverso tecniche di rilassamento, attività piacevoli e un adeguato equilibrio tra lavoro e vita privata può prevenire le tensioni muscolari associate al distress psicologico.





