Gastroscopia: quando farla e come prepararsi
La gastroscopia, anche nota come esofagogastroduodenoscopia (EGDS), è un esame endoscopico che permette di visualizzare direttamente l’interno del tratto digestivo superiore. Attraverso un endoscopio flessibile dotato di telecamera, questo esame consente di esplorare esofago, stomaco e duodeno, identificando precocemente lesioni, infiammazioni e altre patologie che potrebbero non essere rilevabili con altri metodi diagnostici.
Indicazioni all’esame
La gastroscopia viene prescritta dal medico in presenza di sintomi specifici o per controlli preventivi in determinate situazioni.
Nota importante: La tempistica e l’urgenza della gastroscopia devono essere valutate dal medico in base al quadro clinico completo del paziente. Questa tabella ha scopo puramente informativo e non sostituisce il consulto medico.
Bruciore di stomaco persistente
Sintomi da reflusso gastroesofageo:
- pirosi (bruciore retrosternale) che risale verso la gola
- rigurgito acido frequente, specialmente notturno
- raucedine mattutina o tosse cronica
- sensazione di nodo in gola (bolo isterico)
- peggioramento dei sintomi in posizione supina.
Resistenza alla terapia medica:
- mancata risposta agli inibitori di pompa protonica
- necessità di dosi crescenti di farmaci antisecretori
- ricadute frequenti alla sospensione della terapia
- sviluppo di complicanze come esofagite erosiva.
Difficoltà nella deglutizione
Disfagia progressiva:
- difficoltà iniziale con cibi solidi, poi anche liquidi
- sensazione di blocco del cibo a livello del torace
- necessità di bere liquidi per facilitare la deglutizione
- perdita di peso associata alle difficoltà alimentari.
Odinofagia:
- dolore durante la deglutizione
- sensazione di bruciore durante il passaggio del cibo
- possibile sanguinamento durante l’alimentazione
- riduzione volontaria dell’apporto alimentare.
Anemia da carenza di ferro
Anemia sideropenica inspiegabile:
- valori di emoglobina bassi senza cause evidenti
- carenza di ferro non responsiva alla supplementazione orale
- presenza di sangue occulto nelle feci
- particolare attenzione negli uomini e donne post-menopausa.
Screening Helicobacter pylori
Indicazioni specifiche:
- familiarità per tumore gastrico
- ulcera peptica recidivante
- gastrite atrofica
- linfoma gastrico MALT
- terapia prolungata con farmaci gastroprotettori.
Test diagnostici durante gastroscopia:
- biopsia per esame istologico
- test rapido dell’ureasi
- colorazione specifica per identificare il batterio
- valutazione dell’estensione della gastrite.
Follow-up di lesioni gastriche
Controllo di ulcere peptiche:
- verifica della guarigione dopo terapia medica
- esclusione di malignità nelle ulcere gastriche
- valutazione della risposta alla terapia anti-Helicobacter
- prevenzione delle recidive.
Sorveglianza di lesioni precancerose:
- gastrite atrofica con metaplasia intestinale
- displasia gastrica di basso o alto grado
- polipi gastrici adenomatosi
- controlli programmati secondo protocolli internazionali.
Preparazione all’esame
Una preparazione adeguata è essenziale per la buona riuscita dell’esame.
Digiuno necessario
Durata del digiuno:
- almeno 8 ore per cibi solidi prima dell’esame
- 12 ore raccomandate per pasti abbondanti o grassi
- digiuno da mezzanotte se l’esame è al mattino
- possibili modifiche in base all’orario dell’appuntamento.
Alimenti da evitare nelle ultime 24 ore:
- cibi grassi che rallentano lo svuotamento gastrico
- bevande gassate che causano distensione
- alimenti piccanti o molto conditi
- cibi di difficile digestione come legumi e verdure crude.
Liquidi permessi
Cosa si può bere:
- acqua naturale fino a 2 ore prima dell’esame
- tè leggero senza latte fino a 4 ore prima
- brodo vegetale chiaro fino a 6 ore prima
- evitare completamente latte e derivati.
Liquidi vietati:
- latte e bevande contenenti latticini
- succhi di frutta con polpa
- bevande alcoliche
- caffè nelle 6 ore precedenti l’esame.
Farmaci da continuare o sospendere
Farmaci da continuare:
- terapie croniche per patologie cardiovascolari
- farmaci per diabete (con aggiustamento dei dosaggi)
- terapie neurologiche e psichiatriche essenziali
- sempre sotto supervisione del medico curante.
Farmaci da sospendere:
- inibitori di pompa protonica 2 settimane prima se si cerca Helicobacter
- anticoagulanti secondo protocolli specifici
- antiaggreganti piastrinici in casi selezionati
- integratori di ferro che potrebbero macchiare la mucosa.
Protesi e dispositivi rimovibili
Cosa rimuovere prima dell’esame:
- protesi dentarie mobili per evitare dislocazioni
- lenti a contatto per maggiore comfort
- gioielli che potrebbero interferire
- piercing orali o facciali.
Procedura step-by-step
La gastroscopia segue un protocollo standardizzato per garantire sicurezza ed efficacia.
Sedazione cosciente vs locale
Sedazione cosciente:
- combinazione di benzodiazepine e analgesici
- mantenimento di un minimo livello di coscienza
- migliore tollerabilità e riduzione dell’ansia
- monitoraggio continuo dei parametri vitali
- recupero rapido al termine dell’esame.
Anestesia locale:
- spray anestetico nella gola
- riduzione del riflesso faringeo
- paziente completamente sveglio e collaborante
- possibilità di comunicare durante l’esame
- dimissione immediata al termine.
Inserimento dell’endoscopio
Tecnica di introduzione:
- posizionamento del paziente in decubito laterale sinistro
- protezione dentale con paradenti morbido
- inserimento delicato attraverso la bocca
- progressione graduale sotto controllo visivo diretto.
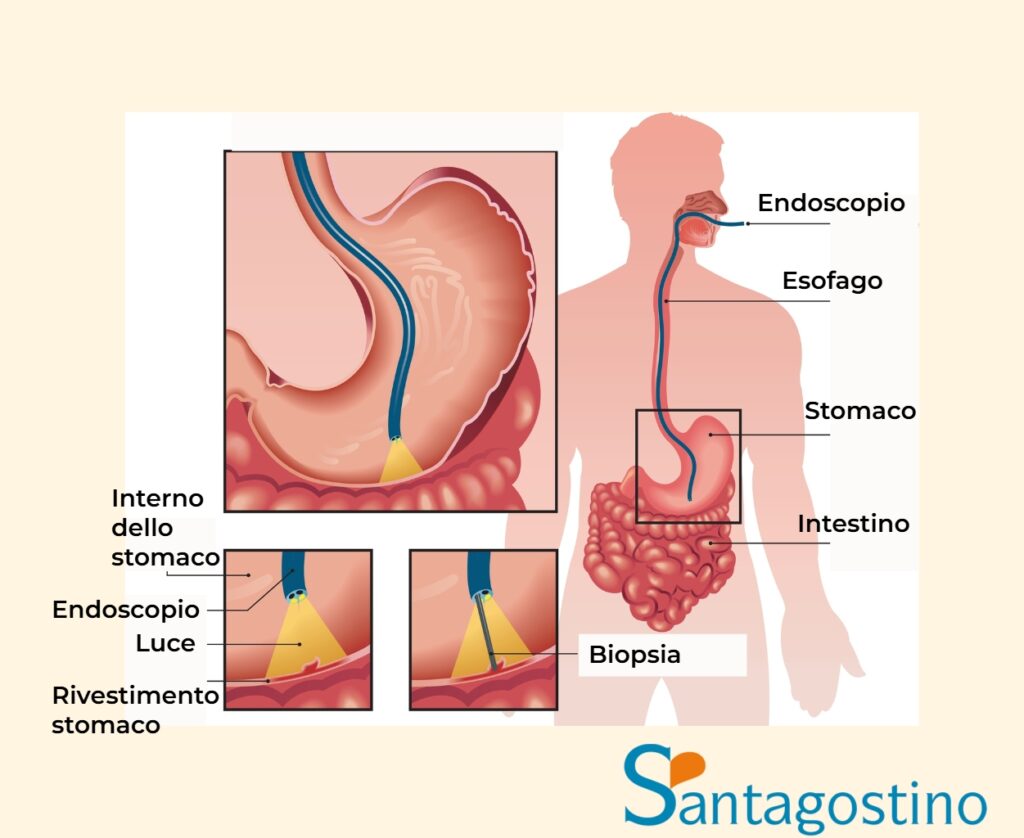
Esplorazione sistematica
Sequenza dell’esame:
- passaggio attraverso esofago con valutazione delle mucose
- esplorazione completa dello stomaco in tutte le sue parti
- progressione nel duodeno fino alla seconda porzione
- osservazione durante la fase di ritiro dell’endoscopio.
Insufflazione d’aria:
- distensione delle pareti per migliore visualizzazione
- utilizzo di CO2 quando disponibile per minor fastidio
- aspirazione dell’aria al termine dell’esame
- riduzione del gonfiore post-procedurale.
Prelievi bioptici
Indicazioni per biopsia:
- lesioni sospette per malignità
- gastrite con caratteristiche particolari
- ricerca di Helicobacter pylori
- valutazione istologica di ulcere gastriche
- prelievi multipli secondo protocolli internazionali.
Tecnica di campionamento:
- utilizzo di pinze specifiche sterili
- prelievi da sedi anatomiche standardizzate
- invio di campioni separati e etichettati
- minimo trauma per il paziente.
Test rapido per Helicobacter
Modalità di esecuzione:
- prelievo bioptico dall’antro gastrico
- immersione in soluzione con indicatore di pH
- lettura del risultato entro 1-3 ore
- sensibilità e specificità elevate del test.
Durante e dopo l’esame
La gestione durante la procedura è fondamentale per la sicurezza del paziente.
Durata dell’esame
Tempi standard:
- gastroscopia diagnostica: 15-20 minuti
- con biopsie multiple: 20-30 minuti
- casi complessi o terapeutici: fino a 45 minuti
- tempo aggiuntivo per recupero dalla sedazione.
Sensazioni normali durante l’esame
Cosa aspettarsi:
- leggera pressione durante l’inserimento
- sensazione di gonfiore per l’insufflazione
- impulso a deglutire o tossire
- possibile nausea transitoria
- comunicazione possibile con il medico durante l’esame.
Monitoraggio post-sedazione
Sorveglianza clinica:
- controllo dei parametri vitali ogni 15 minuti
- valutazione dello stato di coscienza
- monitoraggio per 30-60 minuti dopo sedazione
- verifica dell’assenza di complicazioni.
Risveglio e dimissione
Criteri per la dimissione:
- pieno recupero dello stato di coscienza
- stabilità dei parametri vitali
- assenza di nausea o vomito
- capacità di deambulare autonomamente
- presenza di accompagnatore se sedazione.
Alimentazione post-esame
Ripresa dell’alimentazione:
- liquidi dopo 1-2 ore dall’esame
- cibi leggeri dopo 2-4 ore
- normale alimentazione dal pasto successivo
- evitare alcol per 24 ore se sedazione.
Complicanze e rischi
La gastroscopia è generalmente un esame sicuro con basso rischio di complicazioni:
Complicanze rare ma possibili
Rischi meccanici:
- perforazione esofagea o gastrica (1:10.000)
- sanguinamento da biopsia (raro e autolimitante)
- inalazione di contenuto gastrico
- trauma dentale durante l’inserimento.
Rischi legati alla sedazione:
- depressione respiratoria transitoria
- ipotensione o bradicardia
- reazioni allergiche ai farmaci
- confusione post-sedazione negli anziani.
Segnali di allarme
⚠️ Nota importante:
In caso di qualsiasi dubbio sul proprio stato di salute dopo la gastroscopia, contattare immediatamente il centro dove si è effettuato l’esame o il proprio medico. È sempre meglio una telefonata in più che sottovalutare un sintomo. Questa tabella ha scopo puramente informativo e non sostituisce le istruzioni specifiche fornite dal personale sanitario.
Quando contattare il medico
Situazioni che necessitano consulto:
- sintomi che peggiorano anziché migliorare
- sanguinamento che non si arresta
- difficoltà nella deglutizione persistente
- segni di infezione o febbre
- qualsiasi sintomo preoccupante.
Risultati e referto
La gestione dei risultati segue procedure standardizzate.
Referto immediato
Discussione dei reperti:
- spiegazione dei riscontri endoscopici
- significato clinico delle lesioni osservate
- necessità di ulteriori approfondimenti
- rassicurazione per reperti normali.
Esame istologico
Tempi di refertazione:
- risultati disponibili in 7-10 giorni lavorativi
- diagnosi istologica definitiva
- ricerca di Helicobacter pylori
- grado di infiammazione o displasia.
Follow-up necessario
Controlli programmati:
- tempistiche basate sui reperti
- terapie specifiche quando indicate
- controlli endoscopici di sorveglianza
- coordinamento con il medico curante.
La gastroscopia moderna, eseguita con endoscopi flessibili in alta definizione e sotto sedazione sicura, garantisce massimo comfort al paziente. L’esperienza di operatori specializzati e l’utilizzo di protocolli standardizzati assicurano la massima sicurezza e accuratezza diagnostica, rendendo questo esame uno strumento fondamentale nella diagnosi precoce delle patologie del tratto digestivo superiore.