Eruzioni cutanee: quali sono le cause più comuni
Le eruzioni cutanee rappresentano uno dei motivi più frequenti di consultazione dermatologica e possono manifestarsi in forme molto diverse tra loro. Queste alterazioni della pelle possono essere causate da numerosi fattori, dalla semplice irritazione a condizioni mediche più complesse. Riconoscere le caratteristiche delle diverse eruzioni cutanee e comprenderne le cause è fondamentale per identificare quando è necessario consultare un medico.
Cosa sono le eruzioni cutanee
Le eruzioni cutanee sono alterazioni dell’aspetto normale della pelle che si manifestano con cambiamenti di colore, texture o superficie cutanea. Possono presentarsi sotto forma di macchie, papule, vescicole, pustole o altre lesioni elementari e possono interessare aree localizzate o estendersi su ampie porzioni del corpo.
Queste manifestazioni cutanee rappresentano spesso la risposta della pelle a stimoli esterni o interni e possono essere acute, sviluppandosi rapidamente, oppure croniche, persistendo per settimane o mesi. La pelle, essendo l’organo più esteso del corpo umano, funge da barriera protettiva e può reagire a una vasta gamma di agenti scatenanti.
Cause comuni delle eruzioni cutanee
Le eruzioni cutanee possono essere causate da numerosi fattori che è utile conoscere per orientarsi nella loro identificazione.
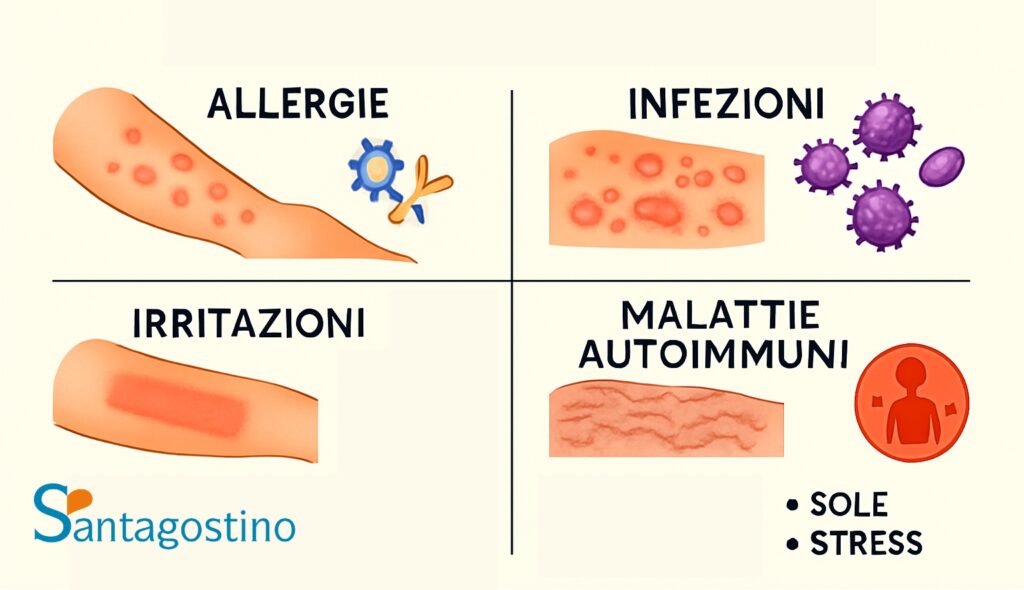
Cause infettive
Le infezioni rappresentano una delle cause più frequenti di eruzioni cutanee.
Infezioni virali:
- varicella: vescicole pruriginose che evolvono in croste
- herpes zoster: vescicole dolorose lungo il decorso di un nervo
- morbillo: esantema maculopapuloso che inizia dal viso
- rosolia: macchie rosa che si diffondono dal viso al corpo
- quinta malattia: eritema a farfalla sulle guance.
Infezioni batteriche:
- impetigine: croste color miele, spesso intorno alla bocca
- cellulite: arrossamento caldo e dolente della pelle
- follicolite: pustole centrate sui follicoli piliferi
- erisipela: placca eritematosa a margini netti e rilevati.
Infezioni fungine:
- candidosi: placche biancastre nelle pieghe cutanee
- tinea: lesioni circolari con bordo desquamante
- pitiriasi versicolor: macchie ipopigmentate o iperpigmentate.
Cause allergiche e da sensibilizzazione
Dermatite da contatto allergica:
- nichel (gioielli, bottoni, fibbie)
- profumi e cosmetici
- piante (edera velenosa, primule)
- farmaci topici
- lattice.
Dermatite da contatto irritativa:
- detergenti aggressivi
- solventi e prodotti chimici
- tessuti sintetici
- sudore eccessivo
- attrito meccanico.
Reazioni a farmaci
Molti farmaci possono causare eruzioni cutanee come effetto collaterale:
- antibiotici: penicilline, sulfamidici
- antinfiammatori: ibuprofene, aspirina
- anticonvulsivanti: carbamazepina, fenitoina
- allopurinolo: per il trattamento della gotta
- farmaci chemioterapici: varie manifestazioni cutanee.
Malattie autoimmunitarie
- Psoriasi: placche eritematosquamose a margini netti
- Lupus eritematoso: eritema a farfalla sul viso
- Dermatite erpetiforme: vescicole raggruppate molto pruriginose
- Pemfigoide: bolle tese su cute eritematosa
- Sclerodermia: indurimento e ispessimento della pelle.
Cause ambientali
- Esposizione solare: eritema solare, fotodermatiti
- Caldo eccessivo: miliaria o sudamina
- Freddo intenso: geloni, orticaria da freddo
- Insetti: punture di zanzare, api, pulci
- Parassiti: scabbia, pediculosi.
Sintomi associati alle eruzioni cutanee
Le eruzioni cutanee possono presentarsi con diversi sintomi associati che aiutano nell’identificazione:
Sintomi locali
Prurito:
- intensità variabile da lieve a insopportabile
- può essere continuo o intermittente
- spesso peggiora di notte
- può portare a lesioni da grattamento.
Dolore o bruciore:
- tipico delle infezioni erpetiche
- presente nelle dermatiti acute
- associato a infiammazione intensa.
Sensazione di tensione:
- comune nelle dermatiti secche
- presente nell’eczema cronico
- associata a ispessimento cutaneo.
Sintomi sistemici
- Febbre: comune nelle infezioni virali esantematiche
- Malessere generale: presente in molte condizioni sistemiche
- Dolori articolari: tipici di alcune malattie autoimmunitarie
- Linfoadenopatia: ingrossamento dei linfonodi regionali
- Sintomi gastrointestinali: in caso di allergie alimentari.
Malattie che danno eruzioni cutanee
Diverse patologie sistemiche possono manifestarsi con eruzioni cutanee caratteristiche:
Malattie esantematiche dell’infanzia
- Morbillo: macule rosse che iniziano dietro le orecchie
- Scarlattina: esantema puntiforme rosso con lingua a lampone
- Rosolia: macchie rosa tenui che si diffondono rapidamente
- Sesta malattia: febbre alta seguita da esantema roseo
- Varicella: vescicole pruriginose in diverse fasi evolutive.
Malattie sistemiche dell’adulto
Malattie del tessuto connettivo:
- lupus eritematoso sistemico
- dermatomiosite
- sclerodermia
- sindrome di Sjögren.
Vasculiti:
- porpora di Schönlein-Henoch
- arterite temporale
- poliarterite nodosa
- vasculite leucocitoclastica.
Malattie metaboliche:
- diabete mellito (acantosi nigricans)
- insufficienza epatica (spider nevi)
- insufficienza renale (prurito uremico).
Trattamento delle eruzioni cutanee
Il trattamento varia significativamente in base alla causa sottostante:
Trattamento topico
Corticosteroidi topici:
- idrocortisone per eruzioni lievi
- betametasone per lesioni più severe
- applicazione secondo prescrizione medica
- attenzione agli effetti collaterali con uso prolungato.
Antistaminici topici:
- per il controllo del prurito
- da utilizzare per brevi periodi
- attenzione alle sensibilizzazioni.
Emollienti e idratanti:
- fondamentali nella dermatite atopica
- applicazione frequente e regolare
- senza profumi o conservanti irritanti.
Trattamento sistemico
Antistaminici orali:
- cetirizina, loratadina per reazioni allergiche
- difenidramina per prurito intenso notturno
- desclorfeniramina per bambini.
Corticosteroidi sistemici:
- prednisone per eruzioni estese e severe
- uso limitato nel tempo
- scalare gradualmente il dosaggio.
Antibiotici:
- per infezioni batteriche confermate
- scelta basata su antibiogramma quando possibile
- completare sempre il ciclo prescritto.
Misure generali
- Evitare il grattamento per prevenire infezioni secondarie
- Mantenere la pelle pulita e asciutta
- Utilizzare detergenti delicati non profumati
- Indossare indumenti in fibre naturali e traspiranti
- Identificare ed evitare i fattori scatenanti noti.
Quando preoccuparsi per le eruzioni cutanee
Alcuni segnali devono indurre a consultare tempestivamente un medico.
Segnali di allarme immediato
- Difficoltà respiratoria associata all’eruzione (possibile anafilassi)
- Febbre alta con esantema rapidamente estensivo
- Lesioni necrotiche o ulcerative
- Coinvolgimento delle mucose (bocca, occhi, genitali)
- Stato generale compromesso con confusione o letargia.
Situazioni che richiedono valutazione medica
- Eruzioni che persistono oltre 2-3 settimane
- Lesioni che sanguinano facilmente
- Aree di infezione secondaria (pus, croste, linfonodi ingrossati)
- Eruzioni ricorrenti senza causa identificabile
- Cambiamenti di colore, forma o dimensione di lesioni preesistenti.
Particolare attenzione nei bambini
- Eruzioni associate a febbre alta
- Rifiuto del cibo o letargia
- Pianto inconsolabile
- Segni di disidratazione
- Eruzioni che si estendono rapidamente.
Prevenzione delle eruzioni cutanee
Igiene cutanea appropriata:
- utilizzo di detergenti delicati
- evitare lavaggi troppo frequenti o con acqua troppo calda
- asciugatura delicata senza sfregamento
- idratazione regolare della pelle.
Identificazione degli allergeni:
- patch test per sospette allergie da contatto
- diario alimentare per identificare allergie alimentari
- test allergologici quando indicati
- evitamento rigoroso degli allergeni identificati.
Protezione ambientale:
- uso di creme solari per prevenire fotodermatiti
- protezione dalle punture di insetti
- evitamento di ambienti eccessivamente caldi o umidi
- utilizzo di indumenti protettivi quando necessario.
La gestione efficace delle eruzioni cutanee richiede un approccio sistematico che tenga conto della storia clinica, delle caratteristiche morfologiche delle lesioni e dei fattori scatenanti. Una diagnosi accurata è essenziale per impostare il trattamento più appropriato e prevenire recidive.