Disfagia: cos’è, sintomi, cause e come affrontarla
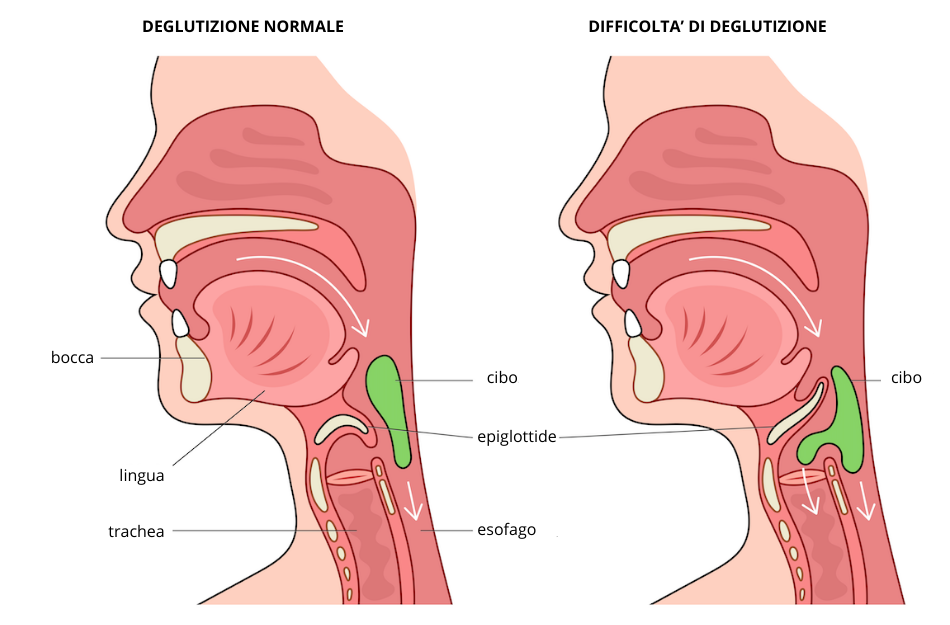
La disfagia è un disturbo della deglutizione che rende difficoltoso o doloroso il passaggio di cibi e liquidi dalla bocca allo stomaco. Non si tratta semplicemente di una sensazione fastidiosa: questo problema può compromettere seriamente la nutrizione, aumentare il rischio di soffocamento e causare complicazioni respiratorie gravi come polmoniti da aspirazione.
Riconoscere i segnali della disfagia e comprenderne le cause è fondamentale per intervenire tempestivamente. Questo articolo fornisce una panoramica chiara su sintomi, cause, rischi e strategie di gestione.
A cosa è dovuta la disfagia?
Le cause della disfagia sono diverse e si distinguono principalmente in base alla sede anatomica del problema: orofaringea (a livello di bocca e gola) o esofagea.
| Tipo di disfagia | Cause principali |
|---|---|
| Disfagia orofaringea | Patologie neurologiche (ictus, Parkinson, sclerosi multipla, SLA); Debolezza muscolare (miastenia gravis, distrofie muscolari); Danni ai nervi cranici; Esiti di radioterapia o chirurgia testa-collo; Diverticoli faringei; Tumori dell’orofaringe |
| Disfagia esofagea | Malattia da reflusso gastroesofageo e esofagite; Acalasia e disturbi della motilità esofagea; Stenosi esofagee; Compressioni da masse mediastiniche o ingrossamento tiroideo; Diverticoli esofagei; Tumori esofagei |
La distinzione tra disfagia orofaringea ed esofagea è importante perché orienta il percorso diagnostico e terapeutico: la prima coinvolge principalmente specialisti come neurologo, otorinolaringoiatra e foniatra; la seconda richiede spesso la valutazione del gastroenterologo.
Quali sono i sintomi di un paziente affetto da disfagia?
I sintomi variano a seconda del tipo e della gravità del disturbo. Riconoscerli precocemente permette di evitare complicazioni.
| Tipo di disfagia | Sintomi principali |
|---|---|
| Disfagia orofaringea | Difficoltà ad avviare la deglutizione; Tosse o soffocamento durante i pasti; Rigurgito nel naso; Voce gorgogliante dopo aver mangiato; Necessità di deglutire più volte; Perdita di saliva dalla bocca; Sensazione di cibo bloccato in gola |
| Disfagia esofagea | Sensazione di blocco del cibo a livello del torace; Dolore retrosternale durante la deglutizione; Rigurgito di cibo non digerito; Bruciore di stomaco persistente; Perdita di peso non intenzionale; Necessità di bere acqua per aiutare il cibo a scendere |
Alcuni pazienti sperimentano la cosiddetta “disfagia silente”, in cui il materiale entra nelle vie respiratorie senza scatenare tosse o altri segni evidenti. Questa forma è particolarmente insidiosa perché aumenta il rischio di polmonite ab ingestis.
Disfagia e reflusso gastroesofageo: quando sospettare il reflusso
La malattia da reflusso gastroesofageo rappresenta una causa frequente di disfagia esofagea. Il reflusso acido cronico provoca infiammazione della mucosa esofagea (esofagite), che può evolvere in stenosi o restringimento del lume esofageo.
Quando sospettare che la disfagia dipenda da reflusso:
- Presenza di bruciore retrosternale (pirosi) e rigurgito acido
- Sintomi che peggiorano dopo pasti abbondanti o in posizione sdraiata
- Difficoltà progressiva a deglutire cibi solidi, mentre i liquidi passano più facilmente
- Tosse notturna o raucedine cronica
La diagnosi differenziale è essenziale: non tutta la disfagia è causata da reflusso e non tutti i pazienti con reflusso sviluppano disfagia. Altre condizioni come acalasia o tumori esofagei possono presentare sintomi simili ma richiedono approcci terapeutici completamente diversi.
Rischi e complicanze della disfagia
Sottovalutare la disfagia può portare a conseguenze gravi per la salute. I rischi principali includono:
Complicanze respiratorie:
- Polmonite ab ingestis: il passaggio di cibo o liquidi nei polmoni causa infezioni polmonari ricorrenti
- Ostruzione delle vie aeree con rischio di soffocamento
- Broncopneumopatia cronica ostruttiva (BPCO) da aspirazioni ripetute
Complicanze nutrizionali:
- Malnutrizione e perdita di peso significativa
- Disidratazione
- Carenze vitaminiche e proteiche
- Riduzione della qualità della vita e isolamento sociale (paura di mangiare in compagnia)
Negli anziani e nei pazienti neurologici, la disfagia rappresenta una delle principali cause di morbilità e mortalità, rendendo fondamentale una gestione multidisciplinare precoce.
Come si diagnostica la disfagia
La diagnosi si basa su un’accurata valutazione clinica e su esami strumentali mirati.
Valutazione iniziale:
- Anamnesi dettagliata sui sintomi, modalità di insorgenza e alimenti che causano difficoltà
- Esame obiettivo neurologico e otorinolaringoiatrico
- Valutazione dello stato nutrizionale
Esami strumentali:
- Videofluoroscopia della deglutizione: osserva il transito del bolo alimentare in tempo reale
- Fibroendoscopia della deglutizione (FEES): visualizza direttamente le strutture faringee e laringee durante la deglutizione
- Esofagogastroduodenoscopia (EGDS): esclude patologie esofagee e gastriche
- Manometria esofagea: valuta la funzionalità motoria dell’esofago
- pH-metria esofagea: documenta episodi di reflusso acido
La scelta degli esami dipende dal sospetto clinico e dalla sede presunta del problema. L’endoscopia rappresenta uno strumento fondamentale per la visualizzazione diretta delle strutture coinvolte.
Quali sono i cibi da evitare in caso di disfagia?
La gestione dietetica è cruciale per prevenire aspirazioni e garantire un’alimentazione adeguata. Le raccomandazioni variano in base alla gravità del disturbo.
| Categoria | Alimenti/Strategie |
|---|---|
| Alimenti da evitare o modificare | Liquidi poco densi (acqua, brodo, tè); Cibi doppia consistenza (minestre con pezzi solidi, cereali nel latte); Alimenti appiccicosi (burro d’arachidi, cioccolato fuso); Alimenti che si sbriciolano (crackers, biscotti secchi); Verdure fibrose o filamentose (sedano, ananas); Carne dura o secca |
| Strategie alimentari consigliate | Utilizzare addensanti per liquidi; Preferire cibi dalla consistenza omogenea (purea, creme, budini); Frazionare i pasti in piccole porzioni frequenti; Assumere posture corrette (seduti a 90°, mento flesso); Evitare distrazioni durante i pasti e mangiare lentamente |
Gestione e trattamento della disfagia
Il trattamento dipende dalla causa sottostante e può includere:
Approcci terapeutici:
- Riabilitazione logopedica: esercizi per migliorare forza e coordinazione dei muscoli coinvolti
- Terapia farmacologica per reflusso, infezioni o patologie neurologiche
- Dilatazione endoscopica per stenosi esofagee
- Chirurgia in casi selezionati (miotomia per acalasia, rimozione di tumori)
Supporto nutrizionale:
- Adattamento delle consistenze alimentari
- Supplementazione nutrizionale orale
- Nutrizione enterale (sondino nasogastrico o PEG) nei casi gravi
La gestione ottimale richiede un approccio multidisciplinare che coinvolge medico, logopedista, nutrizionista e, quando necessario, psicologo per affrontare l’impatto emotivo del disturbo.